Introducción
Con una esperanza de vida más larga, los hombres buscan preservar su sexualidad hasta la vejez. Ya no se cree que la edad sea un impedimento para una vida sexual activa, sino que los problemas de salud que experimentan los inpiduos o sus parejas pueden dar lugar a que se visibilice (o reconozca) el valor del acto sexual. Acorde con lo anterior, el concepto de «esperanza de vida sexual activa» denota la cantidad de años que le quedan a una persona para permanecer sexualmente activa1.
Las prótesis inflables peneanas marcaron un cambio importante en la historia y manejo de la disfunción eréctil desde 1973, siendo una opción segura y fiable que se asemeja a los estados naturales de erección y flacidez en el hombre2. Con el advenimiento del tratamiento oral con inhibidores de la fosfodiesterasa tipo 5 (PDE5) se establecieron manejos alternativos para la disfunción eréctil, sin descartar el implante como una buena opción.
La duración de los síntomas de disfunción eréctil antes de recibir una intervención quirúrgica oscila entre 3-6 años, y en los pacientes con diabetes o que se someten a prótesis maleables, el tiempo puede ser más largo. La corrección en este retraso evitaría en los hombres una pérdida significativa de años de calidad de vida3. Por lo anterior es importante conocer adecuadamente toda la información sobre este procedimiento. De esta manera, la presente revisión pretende dar a conocer una contextualización sobre el manejo quirúrgico de la disfunción eréctil con implantes de prótesis peneana, indicaciones de colocación, tipos de prótesis y tips de colocación y prevención de complicaciones.
Fisiología de la erección y disfunción eréctil
La disfunción eréctil es definida por la Cuarta Consulta Internacional de Medicina Sexual como la incapacidad constante o recurrente para lograr y/o mantener una erección del pene suficiente para la satisfacción4. Esta es una condición que afecta principalmente a los hombres mayores y es un problema de salud importante que se ha incrementado con el aumento en la expectativa de vida. De acuerdo con el estudio de envejecimiento masculino de Massachusetts, la edad aumenta el riesgo de disfunción eréctil del 1,2% por año en hombres de 40-49 años al 4,6% en hombres entre 60-69 años5.
La prevalencia global de disfunción eréctil determinada por el índice internacional de disfunción eréctil IIEF/IIEF-5 (International Index of Erectile Function) y la derivada del estudio de envejecimiento masculino de Massachusetts (MMAS) son relativamente similares: 13,1-71,2% y 15,5-69,2% respectivamente. La prevalencia más alta se encontró en Europa, con un 10-76,5%, la más baja en Sudamérica, con un 14-55,2%, y en el resto de los continentes: Asia 8-71,2%, Oceanía 40,3-60,69%, África 24-58,9% y Norteamérica 20,7-57,8%. Las diferencias geográficas de la prevalencia de disfunción eréctil es probable que sean multifactoriales, correspondiendo a factores genéticos, medioambientales y de estilos de vida (como consumo intenso de alcohol y tabaco). Los factores de riesgo principales incluyen: edad; comorbilidades como diabetes mellitus, enfermedad cardiovascular, obesidad y cáncer de próstata; tratamientos para la ansiedad y depresión; así mismo, hombres solteros, separados, porciados, desempleados o con estatus socioeconómico bajo. La naturaleza delicada del tema y los factores culturales pueden influir en la notificación en los estudios6.
La función eréctil depende de la interacción de procesos a nivel vascular, neurológico, hormonal y psicológico. La erección puede ser central (psicógena), estimulada por pensamientos, olores o ideas, entre otros. Tiene origen en los diferentes centros de percepción de los estímulos, los cuales están integrados en el área medial preóptica del hipotálamo por la liberación de oxitocina y dopamina. Diferentes fibras nerviosas transmiten el impulso de erección resultante a los centros espinales autónomos y somáticos, el centro principal está localizado en la medula sacra (S2-S4), estas fibras ejercen tanto la estimulación como la inhibición de la erección. Desde este centro sacro de erección, los tractos nerviosos parasimpáticos se ubican como nervios que pertenecen al plexo hipogástrico inferior, donde se unen con las fibras nerviosas simpáticas. Juntos discurren por la pelvis como nervios cavernosos hasta entrar al tejido eréctil. En los cuerpos cavernosos, las fibras nerviosas parasimpáticas entran al revestimiento de células endoteliales de los vasos y sinusoides, donde se libera acetilcolina por sinapsis; ahí, la acetilcolina lleva a la activación de la producción de óxido nítrico7. Este último se genera de forma constitutiva a partir de l-arginina mediante la catálisis de óxido nítrico sintetasa (NOS) neuronal y endotelial, localizados en neuronas y células endoteliales, respectivamente. Después de su liberación, se difunde localmente a las células del músculo liso corporal y activa la guanilato ciclasa para convertir el trifosfato de guanosina (GTP) en monofosfato de guanosina cíclico (GMPc). La PDE5 degrada el GMPc a su forma inactiva (5’GMP), que posteriormente se reforma en GTP8. La arteria pudenda interna irriga la mayor parte del flujo sanguíneo en el pene a través de las ramas cavernosas, mientras que la salida del flujo sanguíneo ocurre a través de un grupo de pequeñas venas fácilmente compresibles. Cuando la excitación ocurre y se desprende la cascada de eventos previamente descrita, lo que resulta es una relajación de la vasculatura de los músculos lisos y un incremento del flujo sanguíneo en los cuerpos cavernosos. Este rápido influjo de sangre conlleva una compresión de la red de vénulas para disminuir la salida sanguínea, elevando la presión intracavernosa que facilita la erección9.
La disfunción eréctil, por lo tanto, puede resultar de cualquier proceso que altere las vías neurales o vasculares que contribuyen a la erección. Por ejemplo, el daño nervioso (de diferente etiología) puede conducir a una reducción de GMPc, dando como resultado una relajación insuficiente de la musculatura vascular arterial y de las células musculares de los sinusoides. Dado que el GMPc también es producido y secretado por células endoteliales (NOS endotelial), el daño de estas puede prevenir la relajación muscular adecuada. La alteración de la relajación de la musculatura de los vasos y sinusoides da como resultado un flujo reducido de sangre hacia los cuerpos cavernosos y un aumento del flujo sanguíneo de los sinusoides (fuga venosa, enfermedad oclusiva venosa). Además, los cambios estructurales, como la arterioesclerosis de las arterias del pene o los cambios en la capacidad de dilatación de la venas que afecta el drenaje del pene, también pueden conducir al desarrollo de disfunción eréctil. Finalmente, hay componentes psicológicos de la disfunción eréctil con persos grados de gravedad, que pueden ser secundarios o actuar como el desencadenante principal. De esta manera, se conoce que la disfunción eréctil es una patología de origen multifactorial, que puede incluir todos los mecanismos patológicos anteriores en paralelo o de forma aislada7.
Las causas orgánicas son las encargadas, aproximadamente, del 80% de casos de disfunción eréctil y la insuficiencia vascular es la más común. Los factores de riesgo de disfunción endotelial como hipertensión, diabetes mellitus, aterosclerosis e hiperlipidemia, favorecen el desarrollo de disfunción eréctil en hombres adultos. La oclusión aterosclerótica de las arterias cavernosas y la liberación deteriorada de óxido nítrico debido a la disfunción endotelial es la patogenia subyacente de la disfunción eréctil en esta población10. Otra explicación de la etiología de la disfunción eréctil en hombres con enfermedad cardiovascular es la pérdida de músculo liso y el aumento de las fibras de colágeno, que son las características más importantes de la patología inducida por isquemia en el tejido eréctil11.
Del mismo modo, existen asociaciones con posibles polimorfismos genéticos que afecten la disfunción eréctil, Mostafa y Taymour, en un estudio donde fueron evaluados 10.174 hombres con disfunción eréctil, en comparación con 6.891 sanos como controles, encontraron que los polimorfismos más relevantes asociados incluían la NOS endotelial, enzima convertidora de angiotensina, CAG del receptor de andrógenos, proteína G subunidad beta 3, metilentetrahidrofolato reductasa, factor de crecimiento endotelial vascular, TGFB1, proproteína convertasa subtilisina/kexina tipo 9, y también los genes ARG1, DRD2, DRD4, DDAH y HNF4A. Sin embargo es necesario promover más estudios para dilucidar el papel exacto de dicha asociación12.
Indicaciones de colocación de prótesis de pene
En la actualidad se indica la colocación de prótesis de pene en pacientes con alguna de las siguientes condiciones13:
- Refractariedad al uso de otras terapias.
- Contraindicaciones para el uso de tratamientos orales o locales con agentes vasoactivos.
- No tener contraindicaciones absolutas para la actividad sexual.
- Insatisfacción con las alternativas implementadas y deseos de mejorar su desempeño sexual.
Tipos de prótesis
La prótesis peneana es una opción intervencionista y de última línea de manejo en la disfunción eréctil refractaria. Actualmente se posiciona como una alternativa con satisfacción de hasta el 90%, y debido al desarrollo de coberturas cubiertas con antimicrobianos, hay menor tasa de infecciones14. Hay diferentes esquemas de clasificación de los implantes, pero en la actualidad se emplean: inflables y semirrígidas o maleables, la primera con dos categorías: una de dos piezas y otra de tres piezas. Adicionalmente, se han descrito diferentes tipos de abordajes quirúrgicos para dicho procedimiento, entre los cuales se encuentran: subcoronal, eje dorsal del pene, eje ventral del pene, abordaje penoescrotal, perineal, infrapúbico y suprapúbico. De los anteriores, el abordaje penoescrotal y suprapúbico son los que se utilizan principalmente, puesto que son los que mejor resultado han dado; sin embargo, la elección de este aún es tema de discusión15. La elección del dispositivo varía en función de las necesidades de cada inpiduo, las condiciones médicas únicas del paciente, la experticia de cada cirujano y sus expectativas según su preferencia, aunque el implante de tipo inflable puede ser implementado en parejas que no tienen problemas para activar y desactivar el implante16.
Los centros de excelencia obtienen los mejores resultados en términos de menor tiempo quirúrgico, implantes más largos (hasta 2 cm más), seguimiento más corto y menos heridas iatrogénicas17.
Clasificación de las prótesis de pene
- Prótesis de dos piezas: constan de dos cilindros intracavernosos más la bomba escrotal, desde donde se transporta el fluido desde la cara proximal hasta la más distal de los cilindros, para proporcionar una amplia rigidez. Son usadas en casos en los que se evita el abordaje del espacio retropúbico por presencia de cirugías previas o cicatrices16.
- Prótesis de tres piezas: son dos cilindros llenos de líquido que se implantan en los cuerpos cavernosos, junto con una bomba que se coloca dentro del escroto que permite el transporte del fluido desde el reservorio hasta los cilindros por medio de conexiones con tubos de silicona y un reservorio intraabdominal. Para inducir la erección el paciente aprieta la bomba dentro del escroto, que extrae líquido del depósito para inflar los cilindros del pene. Para volver al estado flácido, el paciente presiona el botón en la bomba y el líquido sale de los cilindros y regresa al depósito. Este dispositivo da una apariencia más fisiológica que el maleable18.
- Semirrígidos o maleables: consisten en dos cilindros semirrígidos separados, implantados en cada cuerpo cavernoso del pene. Estos dispositivos permanecen rígidos y tienen un núcleo central que permite que el pene se doble hacia abajo para ocultarse y doblarse hacia arriba para la actividad sexual16,18.
Tips para la colocación y prevención de complicaciones
Elección del tipo de prótesis
La elección del dispositivo que implantar se adapta según las condiciones médicas únicas de cada paciente, la destreza manual, las expectativas personales, el costo y la preferencia de cada cirujano16. La prótesis de pene maleable es una opción ideal en hombres que están físicamente discapacitados, con poca destreza en las manos o con movimientos limitados de los dedos; así también en hombres que sufren de fatiga muscular (como en los trastornos neurológicos), se prefiere también en pacientes con trasplante de órganos pélvicos, puesto que están en alto riesgo de complicaciones en la ubicación del reservorio retroperitoneal. La prótesis inflable se considera una opción superior a la prótesis maleable, ya que produce rigidez y flacidez del pene simulando una función eréctil normal, se considera el estándar de manejo. Este tipo de prótesis requiere una mayor destreza y motricidad19.
Lavado y acomodación del sitio operatorio
El vello púbico y del escroto se retira con un rasurador estéril inmediatamente antes del procedimiento quirúrgico. Para preparar la piel se utiliza se usa la clorhexidina, dado que las soluciones de alcohol de clorhexidina tienen tasas más bajas de infección del sitio quirúrgico que la povidona yodada a base de alcohol20. El lavado se realiza desde la parte media anterior del muslo hasta el ombligo. Posterior al lavado se cubre la parte inferior del abdomen con campo estéril de laparotomía con la abertura centrada sobre el pene y el escroto, dejándolos descubiertos.
La colocación de sonda vesical o catéter es opcional según el cirujano; se recomienda principalmente en casos de: fibrosis de cuerpos cavernosos, en remplazo de prótesis o en paciente con alteración de la anatomía para reducir riesgo de lesión uretral2, esto también depende del tipo de vendaje que se use en las primeras horas poscirugía.
Recubrimiento con antibiótico vs. uso de lavado con antibióticos
La infección es la complicación más importante y frecuente, causa una alta morbilidad postoperatoria, aumento de costos de atención médica y estrés psicológico para el paciente21.
Existen varias estrategias con el fin de mitigar dicha complicación. Estas se piden en estrategias preoperatorias, intraoperatorias y postoperatorias.
- En cuanto a las preoperatorias, se encuentra la selección adecuada del paciente y la optimización de los factores de riesgo, por lo que es necesario un examen físico exhaustivo. Se deben tener en cuenta también lesiones a nivel local, que deben ser tratadas y resueltas antes de la implantación de la prótesis. Los urocultivos negativos y la prueba de hisopado nasal preoperatorio para Staphylococcus aureus son alternativas que reducen el riesgo de infección.
La Asociación Americana de Urología recomienda para el 2023 realizar profilaxis antibiótica previo a la cirugía: el uso de aminoglucósidos como gentamicina (sustitución por aztreonam en caso de insuficiencia renal), cefalosporinas de primera o segunda generación o vancomicina, pero no el conjunto de gentamicina con algún aminoglucósido22. La infección del sitio operatorio se evita cuando se realiza infusión antibiótica por lo menos 1-2 horas antes de la incisión; en el caso de vancomicina se recomienda infusión en 2 h para evitar posible reacción adversa como la del hombre rojo e hipotensión, en caso de requerir una segunda dosis de antibiótico, solo utilizarla cuando el tiempo operatorio supere dos vidas medias del medicamento elegido23. - En cuanto a los mecanismos intraoperatorios, hay diferentes tipos de prótesis para evitar la infección, por ejemplo los implantes impregnados con antibióticos, como es el caso de Inhibizone de Boston Scientific, el cual está impregnado con rifampicina más minociclina. Otro tipo de implantes son las prótesis irrigables con solución antibiótica, por ejemplo implantes hidrófilos que pueden absorber persas soluciones antibióticas y/o antifúngicas a elección, dependiendo del criterio del cirujano y del antibiograma local, como los utilizados por Coloplast. En cuanto a efectividad, se ha reportado que ambos sistemas reducen el riesgo de infecciones postoperatorias21,24,25. Mandava et al. documentaron una ventaja significativa del uso de prótesis peneanas inflables recubiertas, en comparación con las no recubiertas reducen la incidencia de infección del dispositivo en aproximadamente un 50%. Para las prótesis no revestidas frente a las revestidas, la tasa de infección encontrada fue del 2,32% frente al 0,89% (p < 0,01), incluyendo el 0,63% para minociclina/rifampicina, el 0,55% para rifampicina/gentamicina, el 4,42% para vancomicina/gentamicina y el 1,11% en revestimientos hidrofílicos26.
- La técnica de «no tocar» es otra alternativa útil para la prevención de la infección en el momento de la cirugía. Esta consiste en eliminar el contacto de la prótesis con la piel del paciente al momento de la inserción, por medio de un plástico estéril ubicado por encima del campo quirúrgico y de la piel, para evitar la colonización de la prótesis. La mayoría de los cultivos de prótesis infectadas muestran la presencia de Staphylococcus coagulasa negativos. Eid et al. reportaron 3.342 casos de implantes de pene separados en tres grupos: sin retardantes de infección, con retardantes de infección y con retardantes de infección/técnica de «no tocar», presentando una tasa de infección del 5,3, 1,99 y 0,44%, respectivamente (Fig. 1)27.
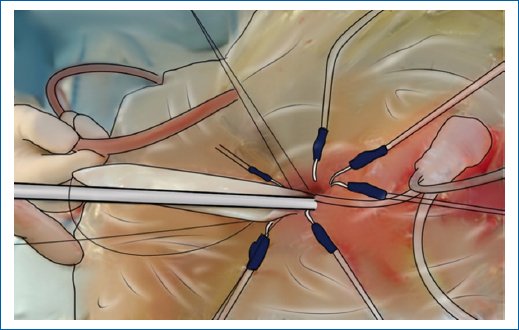
Figura 1. Técnica «no tocar».
Técnica quirúrgica
Abordaje penoescrotal
Debido a la experiencia que se tiene en el manejo de estos pacientes en un hospital de alta complejidad, inducir una erección artificial para predilatar el cuerpo cavernoso, con solución salina, papaverina y ropivacaína, con el objetivo de identificar la presencia de enfermedad de Peyronie. Se procede a realizar una incisión transversa o longitudinal a nivel de la unión penoescrotal (Fig. 2). Este abordaje facilita la exposición lateral de los cuerpos cavernosos (Fig. 3). Posteriormente, se ubica un gancho o retractor escrotal de Wilson, sujetando los bordes de la incisión; en algunos casos es posible realizar la cirugía sin retractores estacionarios y se puede utilizar las suturas de la corporotomía para realizar la retracción2,13.
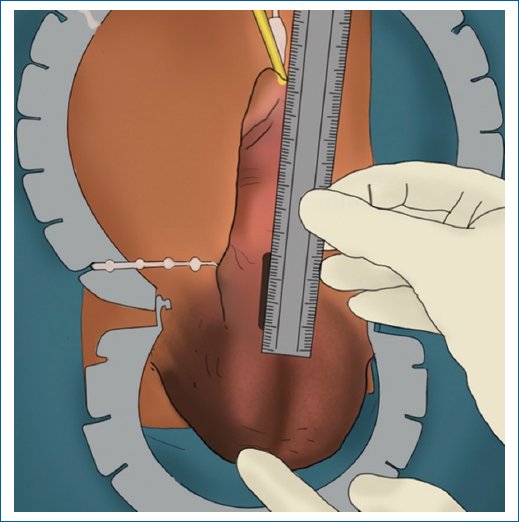
Figura 2. Abordaje en unión penoescrotal.
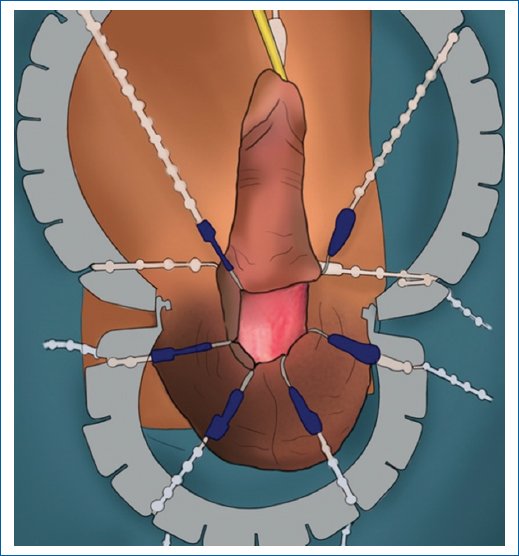
Figura 3. Exposición de ambos cuerpos cavernosos.
Corporotomía y dilatación
Se ubican suturas en el cuerpo cavernoso en cada lado del lugar donde se realizará la corporotomía, usando monofilamento absorbible 2-0. Cada corporotomía debe realizarse longitudinalmente con hoja de bisturí entre los puntos de apoyo, para exponer el tejido intracavernoso; la incisión no debe superar 1,5 cm y debe ser tan proximal como sea posible. Lo anterior con el objetivo de ubicar la salida del cilindro en el escroto y no en la piel para evitar molestias13. Seguidamente, se introducen progresivamente dilatadores de Hegar o de Brooks a través de las corporotomías, con grosores que van de 9 a 13 mm. Una vez dilatado el cuerpo cavernoso, se procede a medir la longitud final con un medidor de Furlow por ambas incisiones. Se escoge el tamaño apropiado y se introducen los cilindros dentro de ambos cuerpos cavernosos. Las corporotomías se cierran con ayuda de los mismos puntos de tracción usados previamente para evitar suturar con la prótesis ubicada al interior de los cuerpos cavernosos por el riesgo de perforar los cilindros24.
Reservorio
Se introduce el dedo índice en la incisión en dirección al anillo inguinal externo. Ubicado el punto, se penetra con ayuda de una tijera Metzenbaum en el espacio de Retzius a través de la fascia transversalis. Con ayuda del dedo es posible disecar de forma roma la grasa prevesical, con el objetivo de crear un espacio donde se alojará el reservorio. Una vez ubicado el reservorio, se introduce suero fisiológico en el interior, se ubica la bomba espacio escrotal y se conectan las tres piezas por medio de los conectores28. No es recomendado colocar el reservorio en esta área en pacientes con antecedente de cirugía o trauma.
Abordaje infrapúbico
Fue descrito en el año 1985 por Barlett y Furlow; desde entonces la técnica se ha perfeccionado hasta convertirse en mínimamente invasiva (Fig. 4). Se genera una erección artificial con solución salina en los cuerpo cavernosos con el fin de identificar defectos y la vena dorsal del pene. Acto seguido se realiza una incisión longitudinal de 2-3 cm, a un dedo por encima de la unión del pene con el pubis, mientras se tracciona suavemente el pene hacia abajo (Fig. 5). Se crea un pequeño defecto en la fascia de Scarpa hasta alcanzar los cuerpos cavernosos bilateralmente, separando el paquete dorsal neurovascular en lo posible15.
Figura 4. Técnica de colocación infrapúbica de prótesis de pene.
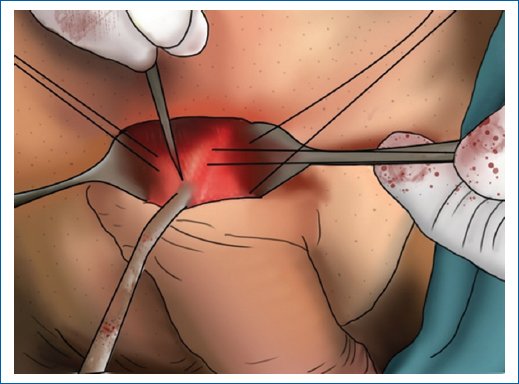
Figura 5. Exposición de cuerpos cavernosos en la técnica infrapúbica.
Previamente a la corporotomía, se realizan cuatro puntos de tensión hasta alcanzar la túnica bilateralmente con monofilamento absorbible 2-0; estas suturas finalmente serán usadas para suturar y cerrar la incisión.
Para realizar la corporotomía, se realiza una incisión de 1,5 cm en los cuerpos cavernosos, por donde se introduce el medidor y dilatador de Furlow en dirección proximal y distal; posteriormente a la toma de la medida, se introducen los cilindros de la prótesis29. Posterior al vaciamiento de la vejiga, el reservorio se ubica a través del canal inguinal externo, con ayuda de un espéculo nasal de 70 mm en el espacio de Retzius o en el espacio ectópico. La bomba se baja por el mismo lado que el reservorio, usando el espéculo nasal para atravesar la fascia de Colles profundamente en la parte más dependiente del escroto, lateral al cuerpo cavernoso y posterior y medial a los testículos, creando un espacio en el escroto. Este abordaje evita la visualización de la bomba y conexiones en el escroto. Finalmente, las diferentes partes de la prótesis peneana son conectadas y se cierran las corporotomías15,29.
Uso de la prótesis
La prótesis puede quedar semiinflada después del procedimiento para permitir la hemostasia, podrá ser activada en cuatro a seis semanas. Previo al inicio de la actividad sexual se sugiere ofrecer una educación óptima al paciente y familiar acerca del uso de la prótesis.
Conclusiones
La prótesis peneana es una estrategia efectiva para el tratamiento de la disfunción eréctil en hombres refractarios a otras intervenciones. El desconocimiento del personal médico implica un mayor tiempo entre la fecha del diagnóstico y de la cirugía del implante, aumentando así costos médicos, tiempo sexual perdido e insatisfacción en los pacientes. En cuanto a las prótesis, las de tres piezas son las más usadas, promoviendo un mayor grado de satisfacción por el usuario. El tipo de abordaje depende de la experticia del cirujano, siendo el penoescrotal y el infrapúbico los más utilizados. Es recomendado seguir todos los protocolos clínicos establecidos para reducir las complicaciones quirúrgicas, principalmente la infección, y de esta manera prevenir reintervenciones o mal funcionamiento de la prótesis. Finalmente, es importante continuar la investigación en este tema para mejorar y perfeccionar la técnica quirúrgica.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Uso de inteligencia artificial para generar textos. Los autores declaran que no han utilizado ningún tipo de inteligencia artificial generativa en la redacción de este manuscrito ni para la creación de figuras, gráficos, tablas o sus correspondientes pies o leyendas.
