Introducción
La estrechez uretral (EU) es cualquier estrechamiento en la uretra1 que se caracteriza por la formación de una cicatriz alrededor del epitelio uretral y/o el tejido eréctil (espongiofibrosis), reduciendo consecuentemente la lumen uretral. Es una patología más frecuente en hombres, aunque se ha diagnosticado en el 4 al 13% de las mujeres con síntomas urinarios de vaciamiento2,3.
La incidencia es desconocida, sin embargo se ha estimado que puede ser del 0,2% hasta el 0,6%4,5 en países industrializados. Los costos derivados del manejo fueron mayores a los 200 millones de dólares al año, siendo aproximadamente de 6.000 dólares por paciente al año6, representando 5.000 hospitalizaciones anuales5. En Colombia no contamos con datos acerca de su incidencia, ni de los costos que trae consigo anualmente, aunque se han realizado múltiples estudios retrospectivos del manejo quirúrgico en diferentes ciudades del país7,8.
La EU puede ser secundaria a trauma, la cual ha sido descrita como la principal causa en la actualidad5. Otras causas son el cateterismo uretral y procesos inflamatorios, también puede ser idiopática4,9. En países industrializados, la principal causa es idiopática y iatrogénica1,10. En cambio, en países como India la principal causa es iatrogénica secundaria a paso de sonda uretral traumático11 y en nuestro país Contreras-García et al. reportaron que la principal etiología es la traumática7.
La mayoría de los pacientes presenta síntomas urinarios de vaciamiento de larga data, con chorro urinario débil, tenesmo vesical y alto residuo posmiccional6. Además de los síntomas, en el abordaje diagnóstico del paciente se incluye el uso de uretrografía retrógrada y miccional, y la cistoscopia flexible5.
Existen múltiples opciones para el manejo de la EU dependiendo de sus características, incluyendo procedimientos mínimamente invasivos, como la dilatación uretral o la uretrotomía interna, hasta procedimientos reconstructivos, como la uretroplastia perineal con escisión y anastomosis primaria (EPA), con injertos de mucosa o colgajos libres12.
Método
Este trabajo hace parte de la tesis de grado como especialista en urología de la autora principal y es la continuación de un trabajo previamente publicado por los autores8. Se realizó un estudio observacional, analítico, longitudinal, ambispectivo de un base de datos de pacientes con diagnóstico de EU que acudieron a consulta de urología en el Centro Urológico Foscal y que fueron sometidos a cirugía urológica reconstructiva por medio de uretroplastia, con un tiempo mínimo de seguimiento de seis meses. Se incluyeron pacientes de sexo masculino mayores de 18 años con diagnóstico de EU, llevados a cirugía urológica reconstructiva de uretroplastia en el Centro Urológico Foscal. Se excluyeron pacientes con antecedente de disfunción eréctil sin respuesta a manejo farmacológico o quirúrgico, antecedente de más de una1 uretroplastia previa, seguimiento menor a seis meses y vejiga neurogénica o que requieran cateterismo intermitente. Se evaluaron variables sociodemográficas, complicaciones postoperatorias, patrón miccional, l grado de disfunción eréctil, calidad de vida y grado de satisfacción postoperatorio, así como los factores asociados con fracaso del procedimiento, previo a la firma del consentimiento informado.
Respecto al análisis estadístico, la base de datos se construyó en Excel®. Adicionalmente, se realizó una revisión de datos extremos y de plausibilidad biológica mediante estadísticos descriptivos. El análisis estadístico se realizó en el software STATA V.15.0. Las variables cualitativas se resumieron mediante frecuencias absolutas y relativas, para el caso de las medidas de frecuencia epidemiológicas que se usaron se estimó el intervalo de confianza del 95% (IC95%) correspondiente. Las variables cuantitativas se resumieron mediante medidas de tendencia central, posición y dispersión según la distribución de frecuencias. La distribución de frecuencias se evaluó de forma gráfica, estadística y con la prueba de Shapiro-Wilk. Se realizó una evaluación del puntaje de las escalas que miden el patrón miccional, el grado de disfunción eréctil, y la calidad de vida comparando el antes y después de la uretroplastia mediante la prueba de Mann-Whitney. Se estimó la incidencia de complicaciones postoperatorias al menos a seis meses mediante una análisis descriptivo y comparativo de análisis de Kaplan-Meir. Se describió la satisfacción postoperatoria estimando el porcentaje con su IC95% correspondiente.
Definimos fracaso de la cirugía como la necesidad de reintervención o necesidad de un nuevo procedimiento, ya sea dilatación uretral, uretrotomía interna o nueva uretroplastia. Este fracaso se pidió además en menor (necesidad de dilatación) o mayor (necesidad de nueva cirugía, uretrostomía o cistostomía).
La presentación de reestenosis se evaluó mediante un análisis exploratorio con una regresión de Cox; además, se realizó una análisis multivariante con modelamiento forward y parsimonioso según los criterios de Greenland (p de retención < 0,10). Finalmente, se compararon los resultados de las encuestas USS PROM (Urinary Symptom Score Patient Reported Outcomes) e IIEF-5 (International Index of Erectile Function) entre los pacientes con reestenosis uretral de EPA en comparación con el uso de injerto mediante una prueba de t de Student o Mann-Whitney según la distribución de frecuencias. El nivel de significancia del estudio fue del 5%.
Resultados
Durante el tiempo de recolección, se realizaron 120 uretroplastias en 110 pacientes. Ochenta y ocho (73,33%) procedimientos fueron realizados desde enero de 2013 hasta mayo de 2020 (retrospectivos), y los prospectivos desde junio de 2020 hasta diciembre de 2021 (26,67%). Dos pacientes fallecieron por otras causas durante el seguimiento. En la tabla 1 se resumen las características sociodemográficas y patológicas de la población.
Tabla 1. Características sociodemográficas y patológicas de la población
| Variable | n = 120 |
|---|---|
| Edad en años (media, DE) | 56,50 (16,50) |
| Vivienda, n (%) | |
| Rural | 12 (12,77%) |
| Urbana | 82 (87,23%) |
| Desconocido | 26 |
| Educación, n (%) | |
| Ninguna | 2 (2,30%) |
| Primaria | 25 (28,74%) |
| Bachiller | 33 (37,93%) |
| Profesional | 27 (31,03%) |
| Desconocido | 33 |
| Tratamientos previos, n (%) | |
| Sí | 107 (89,17%) |
| No | 13 (10,83%) |
| Tipo de tratamiento previo, n (%) | |
| Uretrotomía interna | 43 (35,83%) |
| Uretroplastia | 19 (15,83%) |
| Cistostomía | 71 (15,83%) |
| Dilatación uretral | 56 (46,67%) |
| Uretrotomía interna (media, DE) | 0,75 (1,62) |
| Uretroplastias previas, n (%) | |
| 1 | 20 (16,67%) |
| ≥ 2 | 2 (1,67%) |
| Dilataciones uretrales previas (media, DE) | 1,22 (2,18) |
| Historia de radioterapia previa, n (%) | 8 (6,67%) |
| Historia de disfunción eréctil previa, n (%) | 24 (20,43%) |
|
DE: desviación estándar. |
|
En cuanto al tipo de uretroplastia, se realizaron 53 uretroplastias tipo EPA y 67 con injerto de mucosa. En la tabla 2 se resumen las características según el tipo de procedimiento.
Tabla 2. Características según el tipo de procedimiento
| Variable | EPA n = 53 (44,17%) | Injerto n = 67 (55,83%) | p |
|---|---|---|---|
| Edad en años (media, DE) | 54,70 (17,5) | 57,92 (54,60) | 0,2901 |
| Localización, n (%) | |||
| Peneana | 1 (1,89%) | 20 (29,85%) | < 0,001 |
| Bulbar | 30 (56,6%) | 30 (44,78%) | |
| Membranosa | 5 (9,43%) | 2 (2,99%) | |
| Bulbomembranosa | 17 (32,08%) | 11 (16,42%) | |
| Panuretral | 0 (0%) | 4 (5,97%) | |
| Número de estrechez, n (%) | |||
| Única | 49 (92,45%) | 43 (64,18%) | < 0,001 |
| Múltiple | 4 (7,55%) | 24 (35,82%) | |
| Longitud de la estrechez intraoperatoria en cm (media, DE) | 1,92 (1,25) | 3,03 (1,77) | 0,0003 |
| Etiología de la estrechez, n (%) | |||
| Traumática | 31 (58,49%) | 24 (35,82%) | 0,058 |
| Inflamatoria | 6 (11,32%) | 10 (14,93%) | |
| Historia de RTUP o adenomectomía | 11 (20,75%) | 15 (22,39%) | |
| Historia de hipospadias | 0 (0%) | 1 (1,49%) | |
| Desconocida | 5 (9,43%) | 17 (25,37%) | |
| Tratamientos previos, n (%) | 49 (92,45%) | 58 (86,57%) | 0,383 |
| Tipo de tratamiento previo | |||
| Uretrotomía interna, n (%) | 21 (39,52%) | 22 (32,84%) | 0,451 |
| Uretroplastia previa, n (%) | 7 (13,21%) | 12 (17,91%) | 0,616 |
| Dilataciones uretrales (media, DE) | 0,71 (1,61) | 1,62 (2,48) | 0,023 |
| Cistostomía, n (%) | 41 (77,36%) | 30 (44,78%) | < 0,001 |
| Historia de radioterapia previa, n (%) | 5 (9,43%) | 3 (4,48%) | 0,300 |
| Historia de DE previa, n (%) | 14 (26,92%) | 10 (15,15%) | 0,166 |
| Tiempo quirúrgico en horas (media, DE) | 4,22 (1,30) | 4,72 (1,34) | 0,044 |
| Complicaciones postoperatorias, n (%) | 9 (16,98%) | 21 (31,34%) | 0,090 |
| Reestenosis, n (%) | 13 (24,53%) | 29 (43,28%) | 0,036 |
|
DE: desviación estándar; RTUP: resección transuretral de la próstata. |
|||
De los pacientes llevados a uretroplastia con uso de injertos, en la mayoría (82,09%) se utilizó injerto de mucosa oral (por sus siglas en inglés, BMG) (p < 0,001); en el 72,13% de los casos, la colocación del injerto fue dorsal. De los injertos ventrales, 9 (56,25%) se aplicaron a nivel bulbar, 3 (18,75%) en la uretra membranosa, 2 (12,5%) a nivel peneano, 1 (6,25%) bulbomembranoso y 1 panuretral. De los dorsales, 15 (34,09%) fueron peneanos, 19 (43,18%) bulbares, 1 (2,27%) membranoso, 7 (15,91%) bulbomembranosos y 2 (4,55%) panuretrales.
La principal complicación postoperatoria fue la infección urinaria en ambos grupos (3,77 y 16,42%, respectivamente). Otras complicaciones reportadas fueron trombosis venosa profunda (n = 2), dolor crónico (n = 2), hipoestesia miembro inferior (n = 1), angulación peneana (n= 1) y fístula vésico-cutánea posterior a cierre de cistostomía (n = 3).
Con una media de seguimiento de 67,9 meses, se presentó un fracaso de la cirugía en 40 pacientes. La media de meses al fracaso fue de 18 meses para ambos tipos de uretroplastia. Si diferenciamos estos resultados por el tipo de procedimiento, 14 (26,42%) pacientes fracasaron en el grupo de EPA, y 21 (31,34%), sin encontrar diferencias estadísticamente significativas entre ambos grupos (p = 0,161).
En la figura 1 se evidencia el fracaso por tipo de uretroplastia y si este fue menor o mayor. En las figuras 2 y 3 se muestra la supervivencia libre de estenosis. Para el grupo EPA no se alcanzó la media de seguimiento.
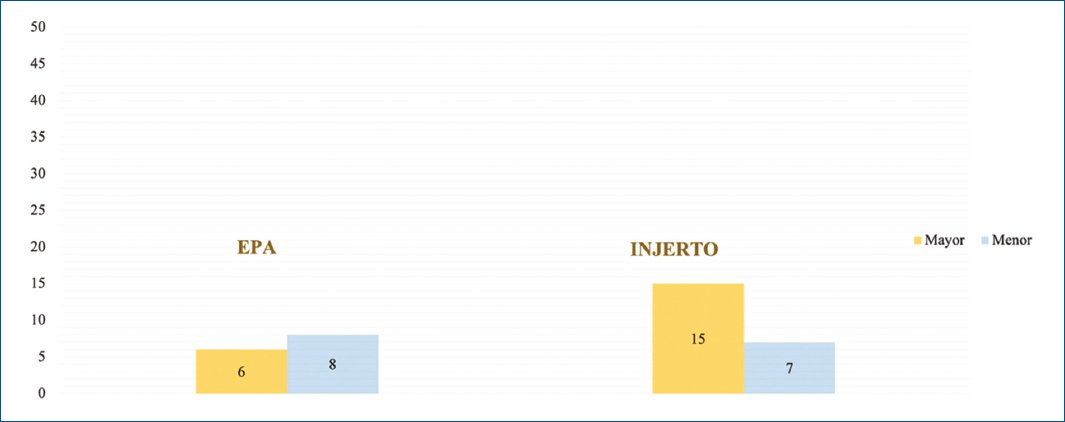
Figura 1. Fracaso por tipo de uretroplastia. EPA: escisión y anastomosis (excision and primary anastomosis).
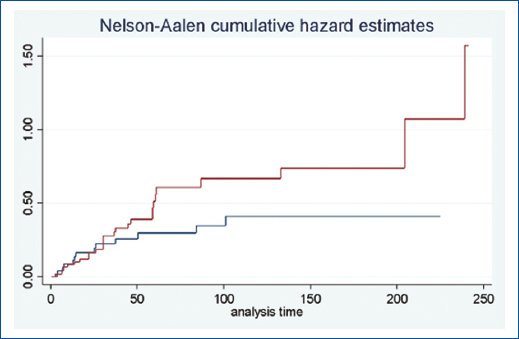
Figura 2. Supervivencia libre de reestenosis según tipo de procedimiento (prueba de Log rank p = 0,161).
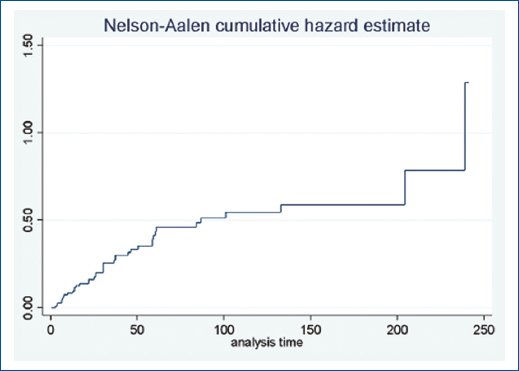
Figura 3. Supervivencia libre de reestenosis global.
La incidencia total de reestenosis fue de 0,005 por 1.000 habitantes. En el grupo de EPA la incidencia fue de 0,003 por 1.000 habitantes (IC95%: 0,47-0,79), en el grupo de injerto fue de 0,006 por 1.000 habitantes (IC95%: 0,01-0,46).
En la tabla 3 podemos ver el análisis multivariante para la presentación de reestenosis sin importar el tipo de procedimiento realizado. Encontramos como factores estadísticamente significativos: edad, estrechez múltiple, historia de cistostomía e historia de uretroplastia.
Tabla 3. Análisis multivariante para la presentación de reestenosis sin importar el tipo de procedimiento
| Variable | HR | p | IC95% |
|---|---|---|---|
| Edad en años | 1,03 | 0,007 | 1,01-1,06 |
| Estrechez múltiple | 10,65 | 0,014 | 1,60-70,54 |
| Cistostomía | 2,84 | 0,011 | 1,27-6,35 |
| Uretroplastia previa | 2,54 | 0,032 | 1,08-5,98 |
| Uretroplastia con injerto | 1,84 | 0,134 | 0,82-4,09 |
|
HR: hazard ratio; IC95%: intervalo de confianza del 95%. |
|||
A 80 pacientes (69,57%) se les pudo realizar un seguimiento y aplicar las escalas USS PROMS. De estos, 69 (86,25%) se encuentran satisfechos con el procedimiento y 74 (92,5%) recomendarían el mismo procedimiento a otro paciente. En la tabla 4 se resumen los resultados de las escalas aplicadas.
Tabla 4. Resultados de escalas objetivas postoperatorias
| Variable | n = 80 |
|---|---|
| Afecta vida, n (%) | |
| Nada | 37 (46,25%) |
| Un poco | 21 (26,25%) |
| Bastante | 9 (11,25%) |
| Mucho | 13 (16,25%) |
| ICQMLUTS (media, DE) | 6,74 (6,84) |
| EQ-QoL (media, DE) | 4,67 (2,3) |
| Estado de salud (media, DE) | 83,33 (15,12) |
| IIEF-5 (media, DE) | 16,17 (7,55) |
| Leve, n (%) | 21 (25,25%) |
| Moderada, n (%) | 10 (12,5%) |
| Grave, n (%) | 11 (13,75%) |
|
ICQMLUTS: Male Lower Urinary Tract Symptoms and Impact on Quality of Life; IIEF-5: International Index of Erectile Function; DE: desviación estándar; EQ-QoL: Escala del grupo EuroQol de calidad de vida. |
|
Discusión
El manejo quirúrgico de la EU ha cambiado notablemente en las últimas décadas, con un aumento en el número de procedimientos reconstructivos con uretroplastia por parte de urólogos13. La uretroplastia ha demostrado los mayores porcentajes de éxito en comparación con la uretrotomía interna y la dilatación uretral en cuanto a recurrencia de la estrechez; además de que se ha demostrado que los procedimientos menos invasivos no son costo-efectivos ni clínicamente efectivos a largo plazo14–16.
En cuanto a la etiología de la EU, en nuestro estudio la etiología más frecuente fue la postraumática, seguida por la posquirúrgica; esto es similar a lo reportado por Contreras-García et al. en un estudio retrospectivo con 35 pacientes sometidos a uretroplastia en el Valle del Cauca7.
En cuanto a la recurrencia de la estrechez, o fallo del procedimiento, se ha demostrado que es mayor en aquellos pacientes con historia de instrumentación previa de la estrechez (ya sea por dilatación uretral, uretrotomía interna o uretroplastias previas17,18. De nuestros pacientes, 107 tenían cualquier instrumentación previa, de los cuales 43 habían sido sometidos a uretrotomía interna, 56 a dilatación uretral previa y 19 habían sido sometidos a una uretroplastia previa. En nuestro estudio previo, el 66% de los pacientes tenían historia de uretrotomía interna y el 50% habían sido dilatados8. En dicho estudio describimos una tendencia de menor porcentaje de estrechez en pacientes sin instrumentación previa. En nuestro estudio actual, de los pacientes con historia de instrumentación, 37 (34,58%) fallaron (tomando como fallo cualquier nueva instrumentación), y de estos, 25 (67,57%) requirieron de un procedimiento mayor para manejo del fracaso. Llamativamente, de los pacientes que fallaron, solamente cuatro no tenían historia de instrumentación previa. Otro factor que se ha descrito en la literatura para el fallo de la uretroplastia es la etiología traumática de la estrechez18, pero este no fue significativo en nuestro análisis. En cuanto al tipo de procedimiento, la reestenosis fue mayor en el grupo sometido a uretroplastia con injerto (43,28 vs. 24,53%; p = 0,036); este resultado es diferente a lo reportado previamente por los autores, donde la reestenosis era similar entre ambos grupos, aunque no fue estadísticamente significativo (75,45 vs. 76,6%; p = 0,541)8. En nuestro análisis multivariante para la reestenosis, los factores que fueron estadísticamente significativos fueron la edad, la presencia de cistostomía preoperatoria, EU múltiple y la historia de una uretroplastia previa fallida. Probablemente los pacientes con mayor edad han sido sometidos a múltiples procedimientos con estrecheces uretrales complejas, por lo que reparar quirúrgicamente la estrechez, a pesar de ser realizada por un urólogo reconstructivo con experiencia, no va a solucionar el problema de fondo.
La adecuada evaluación sintomática postoperatoria de los pacientes es importante, ya que se ha reportado que puede existir una discordancia entre lo que el médico considera como satisfactorio o exitoso vs. el paciente. Por esto se ha buscado una forma objetiva de evaluar dichos resultados. Kessler et al. han descrito desde 2002 cuestionarios objetivos para lograr dicho resultado, además de definir adecuadamente el éxito del procedimiento, pudiendo ser anatómico o sintomático19. La satisfacción postoperatoria de nuestros pacientes fue del 86,25%, la cual es similar a nuestro estudio previo (93%), y a lo reportado en otros estudios20,21. En cuanto a la mejoría sintomática reportada por medio de la aplicación de escalas objetivas, Bertrand et al. reportaron una satisfacción postoperatoria del 89,4%, al igual que Jackson et al., con una satisfacción del 87%20,21; nuestros pacientes reportaron una satisfacción del 86,25%. Jackson et al. además aplicaron encuestas PROMS (Patient Reported Outcomes Measures) preoperatorias y postoperatorias, encontrando una mejoría del puntaje de Low Urinary Tract Symptoms (LUTS) de 12 a 4 puntos en un periodo de dos años. El 17% de los pacientes no reportaron un cambio en los síntomas urinarios y el 11% reportaron un empeoramiento21. En nuestro estudio, 80 pacientes respondieron encuestas PROMS de satisfacción, con una media del puntaje ICQMLUTS (Male Lower Urinary Tract Symptoms and Impact on Quality of Life) de 6,74 (poco sintomáticos), sin afectación de su calidad de vida en un 46,25%, y una media en el IIEF-5 de 16 puntos (disfunción eréctil moderada). Sería importante poder aplicar estas escalas preoperatoriamente a todos los pacientes sometidos a uretroplastia para poder realizar una comparación aún más objetiva de los síntomas y la mejoría o empeoramiento de estos en el postoperatorio.
Conclusiones
Nuestros resultados demuestran los resultados funcionales de la reconstrucción uretral con uretroplastia con ambas técnicas, teniendo una gran satisfacción postoperatoria en los pacientes. El riesgo de reestenosis es mayor en el grupo de uretroplastia con injerto. La aplicación de cuestionarios PROMS es de gran ayuda para evaluar los resultados objetivos del procedimiento, validando el éxito funcional de la reconstrucción uretral.
Financiamiento
Los autores declaran no haber recibido financiamiento para este estudio.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Este estudio se desarrolló de acuerdo con los principios establecidos en la Declaración de Helsinki, las Pautas CIOMS y de la Resolución 008430 de octubre 4 de 1993. Se recolectaron datos de una base de datos previamente anonimizada y se solicitó previamente consentimiento informado antes de la toma de los datos.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Uso de inteligencia artificial para generar textos. Los autores declaran que no han utilizado ningún tipo de inteligencia artificial generativa en la redacción de este manuscrito ni para la creación de figuras, gráficos, tablas o sus correspondientes pies o leyendas.
