Introducción
La identidad de género actualmente tiene una gran relevancia en el mundo, incluido el campo médico1. Se estima que aproximadamente 25 millones de personas en el mundo se identifican como parte la población trans2–4. Las personas trans no solo consultan a los servicios médicos por enfermedades comunes, sino también en busca de tratamientos y terapias de reafirmación para fortalecer su desarrollo personal y social5. Esta población y sus necesidades exige que la comunidad médica conozca el concepto de identidad de género y las denominaciones que de allí derivan. Una definición puntual y menos general permite un abordaje clínico preciso en el que las expectativas de tratamiento del paciente se identifiquen con claridad6.
Es importante reconocer que la orientación sexual y la identidad de género son multifacéticas y muchas veces dinámicas. No son dicotómicas y permiten, por lo tanto, una gran variedad de combinaciones dentro del espectro; de allí que el lenguaje y términos para describirlos sea amplio1,7,8.
Orientación sexual
La orientación sexual proporciona información sobre las atracciones sexuales, emocionales y románticas de una persona. Según la orientación sexual se puede ser heterosexual, homosexual, bisexual o pansexual. Una clasificación general de la orientación se presenta en la tabla 16,9.
Tabla 1. Clasificación general de la orientación sexual
| Término | Definición |
|---|---|
| Heterosexual | Quien se siente atraído por personas del sexo opuesto; esto describe a un hombre que se siente atraído por las mujeres o una mujer que se siente atraída por los hombres |
| Homosexual | Alguien que se siente atraído por personas del mismo sexo |
| Bisexual | Quien se siente atraído tanto por hombres como por mujeres |
| Pansexual | Con atracción sexual o romántica hacia las personas independientemente de su expresión de género (masculinidad o feminidad), identidad de género o sexo biológico9 |
Identidad de género
La identidad de género describe la percepción que un individuo tiene de sí mismo como hombre, mujer, transexual, o en algunos casos como un tercer género no binario9. Para describir a las personas cuya identidad de género no coincide con el sexo asignado al nacer se usan términos tales como: transexual, transgénero, no binario, género incongruente y género queer, que en la practica pueden ser confusos. Por otra parte, cisgénero se refiere a quienes su sexo al nacer es equivalente con la identidad de género. En la tabla 2 se describe la terminología común1,8,10. Hay que tener en cuenta que la homo- o heterosexualidad en las personas trans se define teniendo en cuenta su identidad y no su sexo al nacer.
Tabla 2. Terminología común de la identidad de género
| Término | Definición |
|---|---|
| Sexo | Se refiere al estado de una persona como hombre, mujer o intersexual basado en características físicas. El sexo generalmente se asigna al nacer en función de la apariencia de los genitales externos1 |
| Género | Términos amplios que describen toda la categoría de características de autoidentificación y comportamientos estereotípicos que podrían considerarse masculinos, femeninos o alguna variación1 |
| Cisgénero, no transgénero | Denominación usada para referirse a personas cuya identidad de género coincide con su sexo al nacer |
| Transexual | Quienes declaran no pertenecer a su sexo original y solicitan una intervención anatómico-quirúrgica para resolver la disforia de género10 |
| Transgénero | Términos genéricos utilizados para describir a las personas cuyas identidades de género y/o expresión de género no coinciden con el sexo al nacer8 |
| Disforia de género | Describe un estado de angustia o incomodidad que se puede experimentar debido a que la identidad de género de una persona difiere de la que se atribuye física o socialmente a su sexo asignado al nacer1 |
| Género diverso | Término utilizado para describir a las personas con identidades y/o expresiones de género diferentes a las expectativas sociales y culturales atribuidas a su sexo asignado al nacer (p. ej., personas no binarias, género queer, de género expansivo, de género no conforme) |
Expresión de género
Existe otro concepto que se debe tener en cuenta: la expresión de género que corresponde a la imagen externa que cada persona proyecta según los patrones culturales identificados como masculinos o femeninos dentro de un grupo social. De lo anterior se desprende que según la expresión se es masculino, femenino o andrógino.
Transgénero o trans son términos globales que se utilizan para agrupar a las personas cuya identidad y/o expresiones de género no son las que se esperan para el sexo asignado al nacer10. Por lo tanto, para facilitar el agrupamiento de las personas que requieren atención médica relacionada con su identidad de género se utiliza el término trans. La atención médica orientada en el paciente trans se enfoca en brindar apoyo en el proceso de afirmación de género. Esta atención incluye una serie de intervenciones sociales, psicológicas, conductuales y médicas (incluidos los tratamientos hormonales y quirúrgicos)6,11.
El tratamiento debe adaptarse a las necesidades, circunstancias y expectativas de cada quien, y requiere que la identidad de género se encuentre predefinida para orientar las decisiones terapéuticas. Al tener en cuenta la amplia terminología disponible, este trabajo propone clasificar los pacientes atendidos en la clínica TRANSdisciplinar del Hospital Universitario San Ignacio (HUSI) según lo consignado en la historia clínica dentro de unas definiciones claramente establecidas (transexual, transgénero, género no binario) y un grupo de los «no contemplados» para incluir quienes no cumplen con las características de los grupos anteriores. Por lo tanto, proponemos la clasificación de la tabla 3.
Tabla 3. Clasificación propuesta en la clínica TRANSdisciplinar del Hospital Universitario San Ignacio
| Término | Definición |
|---|---|
| Transexual | Persona cuya identidad de género no coincide con el sexo asignado al nacer y que presenta disforia de género |
| Transgénero | Persona cuya identidad de género no coincide con el sexo asignado al nacer, sin disforia |
| Género no binario | Persona que no se identifica con ningún género y que construye su identidad sin ceñirse a una lógica binaria, hombre-mujer |
| Otros no contemplados | Persona que no se identifica con las definiciones anteriores |
| Travesti | Persona heterosexual y cisgénero que usa ropa o tiene comportamientos estereotípicos temporales del sexo opuesto |
Método
Estudio observacional analítico retrospectivo de los pacientes ingresados en la base de datos de la clínica TRANSdisciplinar registrados entre los años 2018-2023. La minoría de edad fue el único criterio de exclusión (< 18 años), por cuanto este grupo solamente cuenta con el registro inicial en la institución y no se le incluye en la ruta de atención de la clínica TRANS hasta la mayoría de edad. En la revisión de historias clínicas se contemplaron las expectativas del paciente como criterio de clasificación en las cinco categorías propuestas: transexual, transgénero, género no binario, otros no contemplados y travesti. Las expectativas que se tomaron en cuenta fueron la cirugía de reasignación de sexo (CRS), feminización o masculinización facial, feminización o masculinización de tórax, feminización o masculinización de voz, terapia de reemplazo hormonal, orquiectomía adyuvante e histerectomía/ooforectomía. Adicionalmente, se recolectó información sobre orientación sexual incluyendo las siguientes categorías: heterosexual, bisexual, homosexual y la categoría, otros.
Resultados
De 296 pacientes se excluyeron 11 por ser menores de edad, para un total de población de 289, 170 mujeres-trans y 119 hombres-trans, dentro de un rango de edad de 18 a 68 años, y un promedio de 29,6 años.
Frente a la identidad de género, la mayoría de los pacientes trans-masculinos se reconocen como transgénero (el 56,3%), como transexuales el 41,2% y una minoría como género no binario (el 2,5%) (Fig. 1).
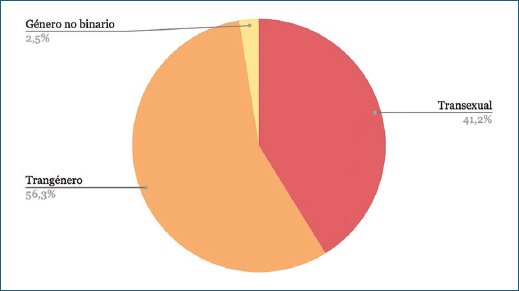
Figura 1. Clasificación hombres trans.
En cuanto a los trans-femeninos, el 70,6% se reconoce como transexual, el 27,1% como transgénero y una minoría género no binario, el 2,4% (Fig. 2) Tanto en los trans masculinos como femeninos no se encontraron sujetos clasificables como travestis u otros no contemplados.
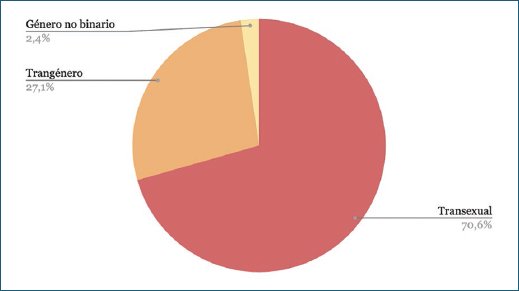
Figura 2. Clasificación mujeres trans.
Los datos referentes a orientación sexual son el resultado del análisis de la información registrada en el 76,5% de los trans-masculinos y en el 54,7% de los trans-femeninos, esto dado por falta de información al respecto en las historias clínicas. De los trans-masculinos la mayoría son heterosexuales, el 66%, es decir, se sienten atraídos por personas del sexo masculino, seguido de bisexuales el 15,38% y otros el 10,76%. La minoría de ellos son homosexuales (7,6%). Entre los trans-femeninos la mayoría son de orientación homosexual (65,3%), seguido de heterosexuales (18,4%), bisexuales (10%) y otros (6,1%). Los pacientes en la categoría otros en su totalidad refirieron ser pansexuales (Tabla 4).
Tabla 4. Orientación sexual de la población en la clínica TRANSdisciplinar del Hospital Universitario San Ignacio
| Orientación sexual | |||
|---|---|---|---|
| Hombres trans (total: 65) | n (%) | Mujeres trans (total: 130) | n (%) |
| Heterosexuales | 43 (66%) | Heterosexuales | 24 (18,4%) |
| Homosexuales | 5 (7,6%) | Homosexuales | 85 (65,3%) |
| Bisexuales | 10 (15,4%) | Bisexuales | 13 (10%) |
| Otros | 7 (10,8%) | Otros | 8 (6,1%) |
En relación con las expectativas de los pacientes trans-masculinos, se documentó que la casi totalidad de la población aspira a iniciar terapia de reemplazo hormonal (el 98%). En cuanto a procedimientos quirúrgicos, la cirugía más solicitada es la masculinización torácica (el 97%). Solo el 41% de los pacientes trans-masculinos aspiran a la CRS. En las trans-femeninas se encontró un porcentaje similar para la terapia de reemplazo hormonal (el 99%). Sin embargo, frente a la CRS la expectativa fue mayor, requerida en el 71% (Tabla 5).
Tabla 5. Expectativa de la población en la clínica TRANSdisciplinar del Hospital Universitario San Ignacio
| Expectativas | |||
|---|---|---|---|
| Hombres trans (total: 119) | n (%) | Mujeres trans (total: 170) | n (%) |
| Cirugía de reasignación de género | 49 (41%) | Cirugía de reasignación de género | 121 (71%) |
| Masculinización facial | 8 (7%) | Feminización facial | 99 (58%) |
| Masculinización torácica | 116 (97%) | Feminización torácica | 126 (74%) |
| Masculinización voz | 12 (10%) | Feminización voz | 54 (32%) |
| Terapia de reemplazo hormonal | 117 (98%) | Terapia de reemplazo hormonal | 168 (99%) |
| Histerectomía – ooforectomía | 79 (66%) | Orquiectomía | 34 (20%) |
Discusión
La atención médica para la población trans ha adquirido relevancia como una comunidad minoritaria, vulnerable y con diferentes necesidades12,13. El manejo en las instituciones de salud es complejo dado su creciente reconocimiento como un grupo poblacional diverso ante los sistemas de salud. Esto ha llevado a que las instituciones de salud requieran de una estructura y organización particular para atenderla.
Esto es especialmente complicado en países de medianos a bajos recursos como Colombia. Así lo demuestran Aguayo-Romero et al. al describir los grandes desafíos que enfrentan los integrantes de esta comunidad ante el sistema de salud y frente a la sociedad colombiana11. Se requiere de una atención holística, inter- y transdisciplinaria, que cumpla con unos objetivos claros para suplir las necesidades. Algunas organizaciones como la Asociación Mundial Profesional de Salud Transgénero (WPATH. por sus siglas en inglés) han elaborado recomendaciones para garantizar una atención inclusiva e integral6.
En Colombia aún es bajo el número de pacientes trans que tienen acceso a los servicios de salud específicos; sin embargo, debe resaltarse el interés creciente demostrado desde la jurisprudencia y el propio sistema de salud para mejorar el acceso a estos14,15.
El HUSI creó una ruta TRANSdisciplinar con el objetivo de lograr una atención integral y sin barreras. Por lo tanto, surge la necesidad de establecer una clasificación categórica basada en las expectativas manifestadas en la consulta que permita organizar y enfatizar sus prioridades terapéuticas. Fue posible la clasificación de todos los pacientes incluidos en el estudio. Todos expresaron expectativas que permitieron ubicarlos en las diferentes categorías. Se debe resaltar que ningún paciente se clasificó en la categoría de «travesti» ni «otros no contemplados». Sin embargo, siendo conscientes de la gran diversidad de identidades, del constante ingreso de nuevos pacientes al programa institucional y que las clasificaciones empleadas muchas veces son excluyentes, la recomendación es permanecer con estas categorías.
Una vez clasificada la población, uno de los hallazgos más interesantes fue la notoria diferencia entre mujeres-trans y hombres-trans que solicitan la CRS. Se podría suponer que esto es producto de que la vaginoplastia tiene mayores tasas de satisfacción y éxito que la faloplastia16–19. Aunque hay estudios prospectivos y retrospectivos que han demostrado buenas tasas de satisfacción con ambos procedimientos, la gran mayoría de la evidencia existente sobre la CRS de hombres-trans es calificada con menor calidad20–22. Por otro lado, frente a la evidencia en mujeres-trans en Colombia, se cuenta con un estudio en el HUSI con el cuestionario WHOQOL-BREF que mide la calidad de vida de cuatro pacientes después de CRS. Demuestra que la calidad de vida en el grupo en general se califica satisfactoriamente23. Por otro lado, no contamos con suficientes estudios a nivel mundial que valoren la calidad de vida en hombres-trans. En Inglaterra, Falcone et al. incluyeron 247 pacientes desde 2001 a octubre de 2015 a quienes se les realizó CRS con prótesis peneana; el 88% refieren sentirse satisfechos con el resultado funcional y la satisfacción de la pareja fue del 60%22,24.
Tal vez los resultados no se relacionan con las tasas de satisfacción posterior a los procedimientos, sino con la construcción de la identidad de género. Las personas transgénero pueden construir su identidad independientemente del tratamiento hormonal, tratamientos quirúrgicos no genitales o la CRS25,26. Frente a la clasificación expuesta, en los hombres-trans se evidenció que la mayoría (56,3%) se reconocía como transgénero, sin disforia. En mujeres-trans fue del 27,1%.
La ruta institucional del HUSI permite que las personas transgénero puedan reafirmar su identidad de género sin recurrir a procedimientos médicos específicos.
Si bien en el presente estudio se tomó la CRS como el criterio fundamental para caracterizar al grupo transexual, secundario a la necesidad que surge de la disforia, otros procedimientos genitales como la histerectomía/ooforectomía y la orquiectomía no adyuvante no se contemplaron como manifestación de disforia, pudiendo eventualmente ser considerados así. Esta es una variable que queda por refutar o confirmar en los programas que acojan nuestra propuesta y en futuros estudios.
En el presente estudio se tomó en cuenta la orientación sexual de los pacientes trans a pesar de que se ha descrito que esta población puede cambiar a lo largo del tiempo y de los tratamientos médicos27–29. Sin embargo, Auer et al. demostraron que los cambios de orientación sexual no están particularmente asociados con algún tratamiento médico. En este estudio incluyeron 70 mujeres-trans y 45 hombres-trans, de los cuales el 39,1 y 60%, respectivamente, informaron un cambio en la orientación sexual sin tratamiento quirúrgico previo30. Es importante resaltar que a pesar de no tener una clara relación entre el cambio de la orientación sexual con los diferentes tratamientos la relevancia recae en si el cambio afecta las expectativas y por lo tanto su abordaje clínico.
Conclusiones
Cada día son más frecuentes las solicitudes de atención en salud de la comunidad trans como grupo minoritario merecedor de aceptación social. Por lo tanto, es definitivo que las instituciones deben prestar y facilitar su atención. La creación de rutas de atención es parte de la respuesta a las necesidades crecientes, como también lo son los estudios que involucran a esta población.
A pesar de las múltiples denominaciones en el mundo y la en la literatura científica y gris con que se describen las diferentes identidades de género, el contar con una clasificación simple es lo que facilita la atención en los servicios de salud. Contar con unas categorías claras facilita el diálogo entre las personas trans y el equipo multidisciplinario, e influye en la capacidad de construir un plan terapéutico ajustado a las expectativas individuales a pesar de la diversidad de estas.
Agradecimientos
Los autores agradecen a los equipos médico, administrativo y asistencial de la clínica TRANSdisciplinar del HUSI por su apoyo durante la recolección de los datos.
Financiamiento
Los autores declaran que este trabajo se realizó con recursos propios.
Conflicto de intereses
Los autores declaran no tener conflicto de intereses.
Consideraciones éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad, consentimiento informado y aprobación ética. Los autores han obtenido la aprobación del Comité de Ética para el análisis de datos clínicos obtenidos de forma rutinaria y anonimizados, por lo que no fue necesario el consentimiento informado. Se han seguido las recomendaciones pertinentes.
Declaración sobre el uso de inteligencia artificial. Los autores declaran que no utilizaron ningún tipo de inteligencia artificial generativa para la redacción de este manuscrito.
